Doç. Dr. Göknur Akçadağ – (Nişantaşı Üniv. Tarih Bölüm Başkanı &Women Studies; UN Women,Women’s Economic Empowerment Platform, Global Champion (2016-…)- İnsanlık tarihinin birkaç jenerasyondan beri gördüğü en büyük kriz ile karşı karşıyayız ve salgının etkilerini sağlık alanı başta olmak üzere bütün ülkeler, toplumlar yaşıyor. İnsanların küresel hareketliliği ve ülkelerin nüfuslardaki artan eşitsizlik, virüsün yayılmasının hızının yüksek oluşu, birçok ülkenin sağlık ve sosyal yapıları üzerinde dramatik etkileri de ortaya çıkardı.
Covid-19 pandemi salgını yaşanıyorkan, 195 ülkeyi sağlık güvenliği konusunda sıralayan altı ay önce Ekim 2019’da yayınlanan Küresel Sağlık Güvenliği Endeksinden verilerine dikkat çekiyor. Bu raporu ve bazı bilgileri bugünlerde ele almak istememin nedeni, raporda iyi performans gösterenler, kötü performans gösterenlerin verilmesinin, dünyadaki sağlık sistemlerinin ortalama olarak temelde zayıf olduğu ve yeni salgınlara hazırlıklı olunmadığını vurgulamasının ardından, aniden karşılaşılan pandemi ile raporun yazdıkları ve mevcut durumu değerlendirmektir.
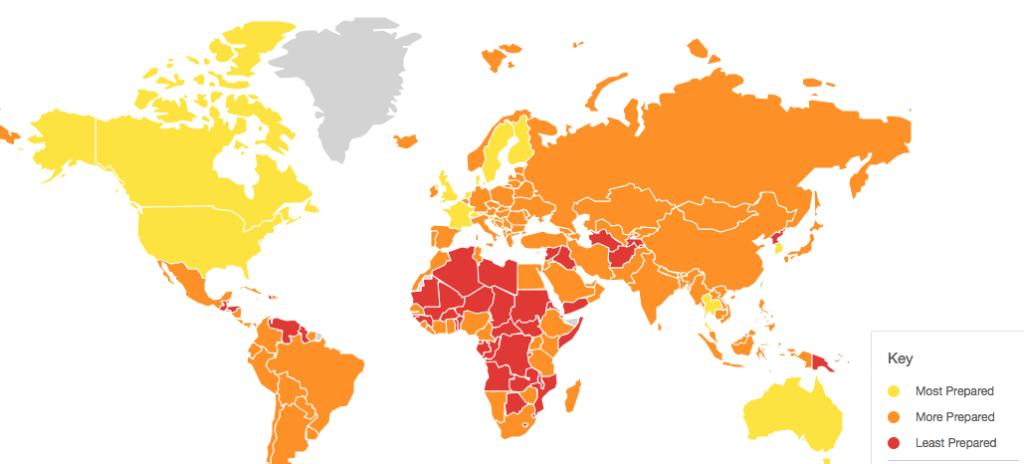
Küresel Sağlık Güvenliği (GHS) Endeksi, uluslararası sağlık düzenlemelerine taraf devletleri oluşturan 195 ülkede sağlık güvenliği ve ilgili yeteneklerin ilk kapsamlı değerlendirmesi ve karşılaştırmasıdır. GHS Endeksi, Nükleer Tehdit Girişimi ve Johns Hopkins Sağlık Güvenliği Merkezi ve The Economist Intelligence Unit ile geliştirilmiştir. Bu kuruluşlar, uluslararası salgınlara ve pandemilere yol açabilecek bulaşıcı hastalıklar konusunda, küresel sağlık güvenliği endeksinin ulusal sağlık güvenliğinde ölçülebilir değişikliklere yol açacağını ve uluslararası kapasiteyi geliştireceğini düşünüyorlar. Endeksin hazırlanmasında, iklim değişikliği ve kentleşme, şu anda dünyanın hemen hemen her köşesinde meydana gelen uluslararası kitlesel göç, patojenlerin ortaya çıkması ve yayılması için ideal koşullar yaratmakta olan koşullara dikkat çekiyorlar. Ülkelerin, doğal olarak meydana gelen bir pandemi kadar, ölümcül şekilde tasarlanmış bir patojenin kazara veya kasıtlı olarak serbest bırakılma potansiyeli ile de karşı karşıya oluşunu vurguluyorlar. Nitekim salgın hastalıklarla mücadeleye yardımcı olan bilimsel gelişmeler, patojenlerin laboratuvarlarda tasarlanmasına veya yeniden oluşturulmasına da izin vermektedir.
GHS Endeksinin, küresel liderlerin ve Dünya Sağlık Örgütü’nün, boşlukların nerede olduğunu göstermek, bu boşlukları nasıl dolduracaklarını fark etmeye teşvik etmek, bulaşıcı hastalık tehdidine karşı küresel kapasitedeki gelişmeyi anlamak ve ölçmek için daha iyi yollara ihtiyaç duyulduğunu göstermek için ve ulusal ve uluslararası düzeylerde finansman sağlamaya hazırlık yaparak, kapasite boşluklarını göstermeye çalıştığını anlıyoruz. GHS Endeksi ayrıca ulusların küresel felaket biyolojik risklerini azaltma kapasiteleri ve yeteneklerinin göstergelerini de içermiştir.
Hazırlanan rapor 33 öneri sunmaktaydı. Bunlar içinde dikkat çekenler; Ulusal hükümetlerin sağlık güvenliği risklerini ele almak için harekete geçmeyi taahhüt etmesi ve liderlerin, rutin halk sağlığı ve sağlık sistemlerindeki iyileştirmelerle koordine edilmeye önem vererek ülke içi sağlık güvenliği yatırımlarını yakından koordine etmeleri; her ülkedeki sağlık güvenliği kapasitesinin şeffaf olması ve düzenli olarak ölçülmesi; biyolojik olaylara, kasıtlı saldırılara ve güvensiz ortamlarda meydana gelen olaylara yanıt olarak güvenlik ve halk sağlığı yetkilileri arasındaki operasyonel bağlantılar da dahil olmak üzere sektörler arasındaki koordinasyonu geliştirmesi; salgın ve pandemik hazırlık boşluklarını doldurmak için yeni finansman mekanizmalarının oluşturulması, küresel sağlık güvenliği eşleştirme fonu gibi yeni çok taraflı küresel sağlık güvenliği finansman mekanizması olması ve hazırlık finansmanına olanak sağlamak için Dünya Bankası Uluslararası Kalkınma Birliği tahsislerinin kullanılabilirliğinin artırılması, ülkeleri hazırlık finansmanına öncelik vermeye teşvik edecek kaynaklar için başka yeni yolların geliştirilmesi, DSÖ ilgili biriminin, hızla yayılan olaylara özgü küresel hazırlıktaki boşlukları tespit etmesi ve doldurmak için krizlerin öncesinde ve sırasında halk sağlığı, güvenliği ve insani sektörleri toplaması, ülkelerin sağlık güvenliği kapasitelerini test etmesi, yıllık simülasyon tatbikatları yapmaları, sonrasında incelemeler yayınlamaları ve şeffaf bir şekilde müdahale kapasitelerinin bir krizde nasıl çalışacağını göstermeleri, iyileştirilecek alanları belirlemeleri; ülkelerin önemli salgınlar için risk faktörlerini dikkate almaları, risk ortamı ile ilgili düşük puanlara sahip ülkelerin, kapasite geliştirme için öncelikli alanlarını tanımlayıp, uluslararası yardım almaları, son olarak da, BM Genel Sekreteri’nin sürdürülebilir sağlık güvenliği finansmanı ve yeni uluslararası acil müdahale yetenekleri konusunda 2021 yılına kadar devlet başkanları düzeyinde bir zirve çağırısında bulunması, gibi tavsiyeler yapılmıştır.
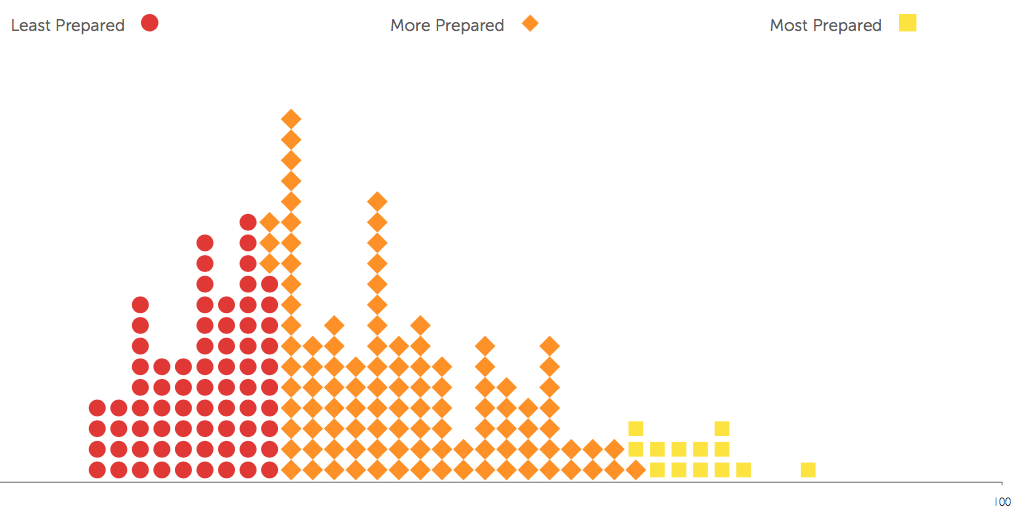
GHS Endeksi 6 başlıkta değerlendirilmiş ve sonuçları raporda sunulmuştu:
Önleme: Patojenlerin ortaya çıkmasının veya salınmasının önlenmesi (Ülkelerin % 7’sinden azı patojenlerin ortaya çıkmasını veya yayılmasını önleme yeteneğinde en yüksek kademede yer almaktadır).
Tespit ve Raporlama: Potansiyel uluslararası endişe verici salgınlar için erken teşhis ve raporlama, (Ülkelerin sadece % 19’u tespit ve raporlama için en yüksek not almıştır).
Hızlı Yanıt: Bir salgının yayılmasına hızlı yanıt ve hafifletme (Ülkelerin% 5’inden azı, bir salgının hızlı bir şekilde yanıt verebilme ve yayılmasını hafifletme yetenekleri nedeniyle en yüksek kademede puan almıştır).
Sağlık Sistemi: Hastaları tedavi etmek ve sağlık çalışanlarını korumak için yeterli ve sağlam sağlık sistemi, (Sağlık sistemi göstergeleri için ortalama puan 100’den 26,4’tür).
Uluslararası Normlara Uygunluk: Ulusal kapasiteyi geliştirme taahhütleri, boşlukları ele almak için finansman planları ve küresel normlara uyma, (Ülkelerin yarısından azı biyolojik tehditlerle ilgili önemli uluslararası normlara ve taahhütlere uyma becerilerinin bir göstergesi olarak son üç yılda Biyolojik Silahlar Sözleşmesi (BWC) kapsamında Güven Artırıcı Tedbirler sunmuştur).
Risk Ortamı: Biyolojik tehditlere karşı genel risk ortamı ve ülke savunmasızlığı (Ülkelerin sadece% 23’ü siyasi sistemleri ve hükümetin etkinliği ile ilgili göstergeler için en üst sıralarda yer almaktadır).
Değerlendirmelere ve ülke genel sıralamasına bakıldığında, salgın hastalıklar için küresel hazırlık ve uluslararası hazırlıklar yetersiz durumdadır. 195 ülkenin tümünde ortalama toplam GHS Endeksi puanı olası 100 üzerinden 40,2’dir. 60 yüksek gelirli ülkede ortalama GHS Endeksi puanı, 51.9’dur.
Ayrıca 116 yüksek ve orta gelirli ülke 50’nin üzerinde puan alamamaktadır. Ülkelerin en az % 75’i küresel felaketli biyolojik riskle ilgili göstergelerde düşük puanlar almaktadır. Ülkelerin % 86’sı sağlık güvenliğine yatırım yapsa da, az sayıda ülke ulusal güvenlik bütçelerinden sağlık güvenliği açığı değerlendirmeleri ve eylem planları için ödeme yapmaktadır.
Raporun sonuçlarından birisi de, ülkelerin % 81’inin biyogüvenlikle ilgili göstergelerde en alt kademede puan alıyor oluşudur ve ülkelerin % 85’inin geçmişte DSÖ ile birlikte biyolojik tehdit odaklı bir simülasyon egzersizini tamamlamamış olmasıdır. Son zamanlarda pek çok çalışma ve değerlendirmede DSÖ’nün pozisyonu ve yetersizliği de tartışmaya açılmıştır. Sorumlu kuruluş yetkinliği konusunda bile yaşanan en üst düzeydeki tartışmalar ve suçlamalar, bu konuda sorun olduğunu da ortaya koymuştur.
-Her ülkenin ulusal sağlık güvenliğini anlama, izleme, iyileştirme ve sürdürme sorumluluğu olmasına rağmen, yeni ve artan küresel biyolojik riskler, hükümetlerin kontrolünün ötesinde ve uluslararası eylemi gerektirecek yaklaşımlar gerektirebilir, denilmektedir, fakat bu salgında uluslararası ortak bir harekete geçiş sağlanamamıştır.
-Sağlık güvenliğinin kolektif bir sorumluluk olduğu ve risk altındaki ülkeleri desteklemek için sağlam bir uluslararası sağlık güvenliği mimarisi gerektiği söylenmesine rağmen, bunun gerçekleşemediğini görmekteyiz.
-“Ulusal sağlık güvenliği tüm dünyada zayıftır. Hiçbir ülke salgın hastalıklar için tam olarak hazır değildir ve her ülkenin ele alması gereken önemli boşluklar vardır” tespiti, yaşanan gelişmelerle onaylanmıştır. Nitekim GHS Endeksi analizi, hiçbir ülkenin salgın hastalıklar veya salgın hastalıklar için tam olarak hazır olmadığını vurgulamışken, altı ay sonra bütün ülkeler hazırlıksız yakalanmıştır. Genel olarak ülkelerin sağlık acil durumlarını önlemek, tespit etmek ve bunlara müdahale etmek için zayıflıklar olduğu, sağlık sistemlerinde ciddi boşluklar olduğu görülmektedir, salgın hazırlığına ve tepkisine zarar verebilecek siyasi, sosyoekonomik ve çevresel risklere karşı kırılganlıklar bulunmaktadır ve uluslararası normlara uyulmaması gibi bir durum mevcuttur. Bu koşullar düzelmemiş iken küresel pandemi ile karşı karşıya kalındı.
GHS Endeksi ve küresel uçuş verilerini kullanılarak en savunmasız ülkeleri belirleme konusunda da farklı bir çalışma daha yapılmıştır. COVID-19 salgını karşısında ülke kırılganlığını değerlendirmek için ülke puanları, tüm 195 ülke için uçuş verileri kullanılarak yılda toplam yerli ve yabancı gezgin hacmine göre analiz edilmiştir. Endeks küresel uçuş verileri göstergeleri ile endeks verileri analiz edilmiş, bir ülkeye giriş riskini tespit etme ve buna tepki verme kapasitesi de gösterilmiştir. COVID-19 salgını karşısında ülke kırılganlığını değerlendirmek için ülke puanları, tüm 195 ülke için uçuş verileri kullanılarak yılda toplam yerli ve yabancı gezgin hacmine göre analiz edilmiştir. Küresel ortalama puan, 100 puan üzerinden 35.9 olarak hesaplanmış olup, son derece düşük olan bu ortalama, ortaya çıkan bir salgını tespit etmek ve buna yanıt vermek için dünyanın ne kadar hazırlıksız olduğunu göstermiştir. 195 ülkeden 172’si, bu göstergeler alt kümesinde değerlendirildiğinde, genel GHS Endeksindeki tüm göstergelerde değerlendirildiğinden daha kötü puan almıştır.
Çin’den sonra salgının merkezi haline gelen Avrupa ülkeleri ve ardından ABD’nin sağlık sistemlerinin bu salgınla mücadele etmek için ne kadar yeterli olduğu en büyük tartışma konularından birisi oldu. GHS endeksi puanı yüksek ülkelerin bir kısmının kötü bir performans gösterdiği görüldü. Bir salgın olduğunda, evrensel bir sağlık sistemi yoksa böyle bir salgınla baş etmenin mümkün olmadığı da anlaşıldı.
Yeni tahminler, OECD ülkelerinde sağlık harcamalarının 2018’de% 8,8 olan yüzdesinin, 2030 yılına kadar GSYİH’nın % 10,2’sine ulaşacağını göstermektedir. Bu durum ülkeler genellikle büyük ölçüde kamu kaynaklarından fon çektiği için sürdürülebilirlikle ilgili endişeleri de artırmaktadır. (OECD- Health at a Glance 2019)

OECD’ye göre ABD kişi başı yapılan sağlık harcamaları açısından 10 bin 586 dolar ile ilk sırada yer almakta, GSYİH (% 16.9) ile sağlık hizmeti için diğer OECD ülkelerinden daha fazla harcama yapmaktadır. Ancak bu rakamın büyüklüğüne rağmen ABD, DSÖ’ye göre dünyanın en iyi sağlık sistemleri sıralamasında 37’inci sırada yer almaktadır. ABD’de her bin kişiye düşen yatak sayısı 2,8 iken OECD ortalaması 5,4’tür. Amerikan sağlık sistemi de bu salgın ile tekrar sorgulanmaya başladı. Hastanelerin toplam masrafının 1 trilyon doları geçtiğini, sağlık sigortası şirketlerinin ABD’deki pazar payının 1.1 trilyon dolar olduğunu söyleyen Ali Çınar, müthiş bir rantın varlığından bahsederek, ABD’de koronavirüsle tekrar gündeme gelen sağlık sistemindeki sorunların önemini vurguluyor. İtalya ise, DSÖ’nün verilerine göre sağlık sistemi en verimli olan 2.ülke olmasına rağmen sağlık sistemi kapasitesinin yetersiz kalması sorununu yaşadı. İspanya’da herkesi kapsayan ve herkesin erişebildiği ücretsiz bir kamu sağlığı sistemi bulunuyor. Fakat İspanya iyi verilere rağmen, özellikle ekipman gerek doktor ve hemşire sayısı açısından sağlık sistemi zora giren ülkelerden oldu. İngiltere ve Fransa da zorluk yaşayan ülkeler oldular. Almanya ise sağlık altyapısının sağlamlığı, çok test yapma politikası ile öne çıkan ülkelerdendi. Türkiye de, başarılı sağlık sistemi uygulamasını sağlayan ülkeler arasında. Almanya, Fransa, İsveç ve Japonya, GSYİH’dan en yüksek paylarını sağlığa ayıran diğer ülkeler. Avrupa’yı ve aynı zamanda Avustralya, Yeni Zelanda, Şili ve Kore’yi kapsayan çok sayıda OECD ülkesi GSYİH’nın% 8-10’unu harcıyor. Sağlık harcamalarının büyük bir kısmı işgücü ücretlerine gidiyor.
WEF’te yer alan Coronavirüsün halk sağlığında nasıl bir eşitsizlik yarattığını tartışan bir değerlendirmede, Coronavirusün yarattığı eşitsizliğinin bir halk sağlığı sorunu haline dönüşmesini de dile getiriyor. Örnek olarak Brezilya’da yoksulluğun son dört yılda % 33 arttığına vurgu yapılarak, dünyadaki sağlık sistemlerindeki hazırlıksızlık konusunda: “on yıllar boyunca kolektif eylemlerimiz ve eylem eksikliğimiz tartışılacak, ancak bazı dersler zaten belli” denilerek toplumsal eşitsizlikler ile küresel mücadeleye dikkat çekilmektedir. UNDP ise, “Dünya nüfusunun yaklaşık % 55’inin sosyal korumaya erişimi olmadığını vurgulayıp, yaklaşmakta olan zorluklara yanıt vermek için küresel halk sağlığı paradigmalarını kapsamlı bir şekilde yeniden tanımlamak gerektiğine dikkat çekmektedir.
World Economic Forum’un University of Southern California’dan uzmanlar ile hazırladığı bir rapora göre, global sağlık hizmeti, tıptaki gelişmeler heyecan verici fırsatlar yaratırken, belirsizlik ve risk de devam etmekte, hem sağlık hizmetlerine erişim hem de kullanım açısından eşitsizlik küresel bir endişe olmayı sürdürmektedir. Politika yapıcılar kanıta dayalı kurallar formüle etmekte zorlanmaktadır. Sağlık hizmetlerinin sunumunu başarılı bir şekilde dönüştürerek, inovasyonun ve doğru teşviklerin önemini kabul ederek, kanıta dayalı politikalar uygulamak gerekli olacaktır. Mevcut zorlukları ve geleceğin kesinlikle getireceği zorlukları karşılamak için çevik bir yaklaşıma ihtiyaç vardır. Çeşitli analizler bu konuda yatırım ve çabanın iyi sonuçlar doğuracağını da vurgulamaktadır. The World Bank’in biyolojik riskte maliyet etkinliğinin kanıtına verilen pandemik risk hazırlığı örneğinde, sağlık girişimlerine 1,9B ila 3,4B’lik bir yatırımın, pandemik salgın olasılığını % 20 oranında azaltacağını önermektedir.
Pandemi, artan kentleşme, daha sık küresel seyahat (uluslararası turist sayısının 1,8’e ulaşması) gibi nedenlerle daha sık görülüyor. Birleşmiş Milletler’e göre 2050 yılına kadar şehirlerde yaşayanların sayısı 2,5 milyar artacak olması, bu konuda ne kadar büyük bir sorun ile karşı karşıya olduğumuzu göstermektedir. Salgının başladığı günlerde Dünya Ekonomik Forumu (DEF) yıllık Küresel Riskler Raporunu yayınlanmış, dünyadaki sağlık sistemlerinin bulaşıcı hastalıkların önemli salgınlarına karşı hazırlıklı olmadığı bu raporda da vurgulanmıştı. Bu kadar küresel zorlukların bir araya gelmesi ve genişliği şimdi daha acil ve kolektif eylem gerektiriyor.
Sonuç olarak; bir sonraki kriz için yeterli kaynaklarla ve talepleri karşılamak için sağlam bir altyapı oluşturulmasını sağlayan küresel sağlık politikalarının geliştirilmesine ihtiyaç vardır. Tıbbi ilerlemeler dünya genelinde sağlığı önemli ölçüde iyileştirme potansiyeline sahip olsa da, bu faydalar ancak erişim geniş ölçüde mevcutsa gerçekten gerçekleştirilebilir. Aksi takdirde, eşitsizlikler sadece artacaktır ve yeterli ve hızlı sağlık hizmeti alamayan kitleler artacaktır.
Dünyanın pek çok yerinde dayanıklı sağlık altyapısı ve halk sağlığı sistemleri geliştirmedeki başarısızlık, güvenlik açıkları yaratmıştır. Her ülke kapsamlı birinci basamak sağlık hizmetleri geliştirene, yeterli sayıda sağlık çalışanı ve mevcut ilaçlar toplayana ve sağlam sağlık bilgi sistemleri, altyapı ve kamu finansmanını teşvik edene kadar, yaygın güvenlik açığı maalesef hayatın bir gerçeği olmaya devam edecektir. COVID-19 ayrıca ülkeler arasındaki sağlık eşitsizliklerini kötüleştirme tehdidindedir. Dünyanın en az gelişmiş ekonomilerinde 900 milyon kişi bulaşma riski altında oluşla, yetersiz sağlık hizmeti sunumu ve hijyen standartlarına sahip olmayışla karşı karşıyadır.
COVID-19 krizi küresel işbirliğinin bazı olumlu örneklerini üretmektedir, ancak aynı zamanda birçok fay hattını ortaya çıkarmakta ve bazı endişe verici eğilimleri ortaya çıkarmaktadır. Kızgınlıklar, dayanışma eksikliğinden bazı AB ülkeleri şikayetçi oldular, kişisel koruyucu ekipmanlar ve fiyatları yükselten tıbbi donanımlar ve pek çok ortaya çıkan sorun bulunuyor. Olumlu olan ise başarılı ülke örneklerinin de olması ve tıp alanındaki işbirliklerinin ve aşı çözümü için çalışmaların küresel düzeyde artmış olmasıdır. Ülkelerin başa çıkma durumunu ilerleyen süreçte daha net görmek mümkün olabilecektir.
Bu durumda ülkeler, mevcut sağlık sistemlerini ve güvenliklerini COVID-19’un patlak vermesiyle test etmiş durumdalar. Bir ülkenin sağlık güvenliği ile pandemilerle baş edebilme yeteneği arasında bir ilişki var mı sorusunun cevabını, kapsayıcı ve bütünleşik kriz yönetimi ve yanıtına dair cevapları, 2020 raporlarında net olarak görebileceğiz.
İnsanların Dünya’yı korumaya yönelik desteklerini göstermeleri için belirlenmiş olan 22 Nisan-Earth Day’in 50. yıldönümünü, hayatımızda benzeri görülmemiş bir pandemi ile geçiriyoruz.